Tái cận là hiện tượng mắt bị cận thị lại sau khi đã thực hiện phẫu thuật khúc xạ thành công trước đó. Tỷ lệ tái cận sau phẫu thuật khúc xạ hầu như không có, chỉ có thiểu số từ 1-3% trường hợp bị tăng độ cận. Đây là mối quan tâm phổ biến của nhiều người sau phẫu thuật mắt cận, đặc biệt khi cảm thấy thị lực không còn sắc nét như thời gian đầu sau mổ.
Bài viết này sẽ phân tích chi tiết về khả năng tái cận, nguyên nhân chính gây ra tình trạng này, phương pháp phòng tránh hiệu quả và cách xử lý khi gặp phải vấn đề tái cận. Thông tin được trình bày dựa trên kinh nghiệm hơn 700.000 lượt phẫu thuật xoá cận thành công tại Mắt Sài Gòn.

Mổ cận có tái lại không? Những điều cần làm để không bị tái cận.
Mổ mắt cận có bị tái lại không?
Phẫu thuật mắt cận có thể xuất hiện tái cận ở khoảng 1-3% trường hợp, chủ yếu xảy ra trong những trường hợp cận thị nặng bẩm sinh hoặc bệnh lý giác mạc tiến triển. Tỷ lệ này khác nhau tùy thuộc vào các yếu tố chủ quan từ phía khách hàng.
Các yếu tố ảnh hưởng đến khả năng duy trì thị lực bao gồm tuổi tác khi phẫu thuật, độ cận ban đầu, đặc điểm cấu tạo giác mạc và thói quen sinh hoạt sau mổ. Hiệu quả xóa cận/thị lực lực sau xóa cận hầu hết có thể duy trì trong khoảng 10-15 năm hoặc hơn.
Tái cận không đồng nghĩa với thất bại của phẫu thuật, đây chỉ là quá trình sinh lý tự nhiên có thể xảy ra do nhiều yếu tố. Việc nhận biết sớm và xử lý kịp thời sẽ giúp duy trì chất lượng thị lực tốt nhất cho bệnh nhân.

Phẫu thuật mắt cận có thể xuất hiện tái cận ở khoảng 1-3%.
Nguyên nhân tái cận thị
Tái cận thị sau phẫu thuật là kết quả của nhiều yếu tố tác động đồng thời, bao gồm các nguyên nhân từ quá trình phẫu thuật, đặc điểm sinh lý cá nhân và thói quen chăm sóc sau mổ.
Dưới đây là 8 nguyên nhân dẫn đến tình trạng tái cận sau phẫu thuật khúc xạ.
Phẫu thuật khi độ cận chưa ổn định
Độ cận được coi là ổn định khi không thay đổi quá 0.75 Diop trong vòng 6 tháng. Thực hiện phẫu thuật khi độ cận chưa ổn định là nguyên nhân hàng đầu gây tái cận sau mổ. Dấu hiệu nhận biết độ cận chưa ổn định bao gồm việc phải thay kính thường xuyên do độ cận tăng liên tục.
Độ tuổi đủ điều kiện thực hiện phẫu thuật khúc xạ là từ đủ 18 tuổi, tuy nhiên độ tuổi lý tưởng là từ 18-40 tuổi khi mắt đã hoàn thiện quá trình phát triển. Từ 40 tuổi trở lên, khi mắt bắt đầu có các dấu hiệu lão hóa, phương pháp phẫu thuật PresbyMax sẽ được ứng dụng để điều trị kết hợp các bệnh lý về thị lực.
Phẫu thuật quá sớm khi độ cận chưa ổn định có thể dẫn đến việc mắt tiếp tục phát triển cận thị sau mổ, làm giảm hiệu quả của phẫu thuật và tăng nguy cơ cần can thiệp bổ sung.

Phẫu thuật khi độ cận chưa ổn định là nguyên nhân dẫn đến tái cận thị.
Chọn phương pháp phẫu thuật không phù hợp
Lựa chọn phương pháp phẫu thuật không phù hợp với tình trạng mắt là nguyên nhân hàng đầu gây tái cận sau mổ. Nhiều bệnh nhân mắc sai lầm khi cho rằng công nghệ đắt tiền nhất sẽ là lựa chọn tốt nhất, thay vì nghe theo sự tư vấn chuyên môn của bác sĩ.
Một số trường hợp lựa sai phương pháp xóa cận điển hình như áp dụng Femto LASIK cho giác mạc quá mỏng, SMILE cho cận trên 10 Diop, hoặc SMARTSURFACE cho người có ngành nghề hoặc lối sống cần phục hồi nhanh để sớm quay trở lại hoạt động hằng ngày. Mỗi công nghệ đều có chỉ định riêng phù hợp với từng đặc điểm giác mạc và nhu cầu về thị lực.
Cấu trúc và đặc trưng bề mặt giác mạc lồi lõm không đều nhau, do đó bước khám mắt chuyên sâu trước phẫu thuật đóng vai trò quyết định. Dù chọn phương pháp nào, bệnh nhân cũng nên thăm khám và thực hiện tại các bệnh viện chuyên khoa mắt uy tín, có đội ngũ bác sĩ dày dặn kinh nghiệm, trang thiết bị hiện đại, đạt chuẩn quốc tế để đảm bảo hiệu quả phẫu thuật tối ưu.
Độ cận tồn dư sau ca phẫu thuật
Cận tồn dư là hiện tượng còn lại một phần độ cận sau phẫu thuật, khác biệt với tái cận là sự gia tăng độ cận theo thời gian. Nguyên nhân của cận tồn dư bao gồm hạn chế kỹ thuật của phương pháp phẫu thuật và đặc điểm giác mạc nằm ngoài tiên lượng.
Mức độ cận tồn dư thường không ảnh hưởng đáng kể đến hoạt động sinh hoạt hàng ngày. Tuy nhiên, cận tồn dư có thể làm tăng nguy cơ phát triển tái cận cao hơn so với những trường hợp phẫu thuật hoàn toàn thành công.
Việc điều chỉnh kỳ vọng thực tế trước phẫu thuật và hiểu rõ khả năng xuất hiện cận tồn dư cũng góp phần giúp bệnh nhân chuẩn bị tốt tâm lý và tuân thủ theo dõi định kỳ sau mổ một cách nghiêm túc.
Cấu tạo mắt không thuận lợi cho việc phẫu thuật
Một số đặc điểm giác mạc bất lợi có thể ảnh hưởng đến kết quả phẫu thuật lâu dài, bao gồm giác mạc quá mỏng, bề mặt không đều hoặc hình dáng bất thường. Những đặc điểm này có thể không được phát hiện hoàn toàn trong quá trình khám sàng lọc ban đầu.
Bất thường về hình dáng nhãn cầu, độ đàn hồi của mô mắt cũng có thể ảnh hưởng đến khả năng duy trì kết quả phẫu thuật theo thời gian. Những yếu tố này thường có tính chất bẩm sinh và khó điều chỉnh bằng các biện pháp can thiệp thông thường.
Khám sàng lọc kỹ lưỡng trước phẫu thuật là cực kỳ quan trọng, nhằm đánh giá toàn diện cấu tạo mắt bằng các thiết bị chẩn đoán tiên tiến nhất. Đối với những trường hợp có cấu tạo mắt đặc biệt, các phương pháp phẫu thuật thay thế như PHAKIC có thể được cân nhắc để đảm bảo kết quả tối ưu.
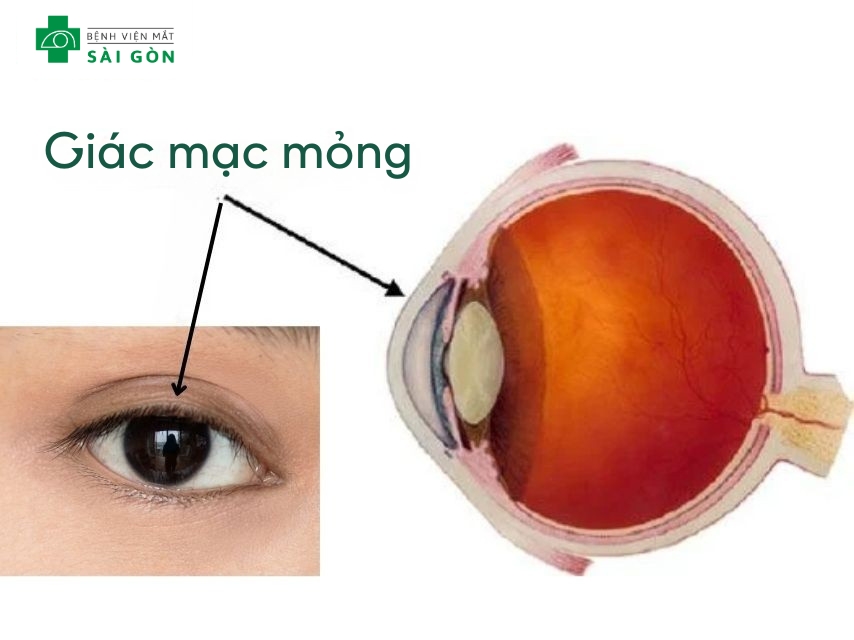
Giác mạc mỏng ảnh hưởng đến hiệu quả sau phẫu thuật cận thị.
Không chăm sóc mắt sau phẫu thuật đúng cách
Chăm sóc hậu phẫu không đúng cách là một trong những nguyên nhân gây tái cận và các biến chứng khác. Các sai lầm phổ biến bao gồm chà xát mắt trong thời gian đầu, bỏ sót việc nhỏ thuốc theo đơn, tự ý thay đổi phác đồ điều trị hoặc không tuân thủ thời gian hạn chế hoạt động.
Thời gian nghỉ ngơi sau phẫu thuật và hạn chế các hoạt động có thể gây áp lực lên mắt là yếu tố then chốt trong quá trình hồi phục. Việc sử dụng thiết bị điện tử cần được điều chỉnh về thời gian, khoảng cách và độ sáng phù hợp để tránh gây căng thẳng cho mắt.
Tuân thủ lịch tái khám định kỳ giúp phát hiện sớm các dấu hiệu bất thường và điều chỉnh kịp thời phác đồ chăm sóc. Bác sĩ có thể đánh giá quá trình hồi phục và đưa ra những khuyến cáo cụ thể phù hợp với từng giai đoạn sau phẫu thuật.
Do thủy tinh thể thay đổi góc chiết
Quá trình lão hóa tự nhiên gây ra sự thay đổi góc chiết xạ của thủy tinh thể theo tuổi tác, ảnh hưởng đến thị lực sau phẫu thuật cận. Sự lão hóa này là quá trình sinh lý bình thường nhưng có thể tạo cảm giác “tái cận” ở một số bệnh nhân.
Để lại thông tin để được tư vấn miễn phí và hưởng các ưu đãi
Các biến chứng sau phẫu thuật như viêm, nhiễm trùng hoặc hình thành sẹo có thể ảnh hưởng gián tiếp đến chức năng thủy tinh thể. Tiền lão thị bắt đầu xuất hiện từ độ tuổi 40-45, tạo ra khó khăn trong việc nhìn gần và có thể bị nhầm lẫn với tái cận.
Việc phân biệt rõ ràng giữa tái cận thực sự và thay đổi thị lực do lão hóa tự nhiên đòi hỏi sự đánh giá chuyên môn từ bác sĩ nhãn khoa. Điều này giúp xác định phương pháp can thiệp phù hợp và tránh các biện pháp điều trị không cần thiết.
Cận thị bẩm sinh
Cận thị bẩm sinh có thể có nhãn cầu dài hơn bình thường, thường có mức độ cao và tiến triển nhanh hơn so với cận thị thông thường. Nhóm bệnh nhân này có nguy cơ tái cận sau phẫu thuật cao hơn.
Các yếu tố di truyền trong cận thị bẩm sinh ảnh hưởng đến cấu trúc và chức năng của mắt một cách lâu dài, làm giảm hiệu quả của các phương pháp phẫu thuật xoá cận truyền thống. Nhãn cầu trong cận thị bẩm sinh thường có xu hướng tiếp tục kéo dài ngay cả sau khi đã can thiệp phẫu thuật.
Đối với nhóm đối tượng này, các giải pháp đặc biệt như PHAKIC hoặc phác đồ theo dõi chuyên biệt cần được áp dụng. Việc tư vấn kỹ lưỡng về nguy cơ tái cận và lựa chọn phương pháp phù hợp là yếu tố quan trọng để đạt được kết quả xoá cận tối ưu.

Cận thị bẩm sinh có tỷ lệ tái cận cao hơn.
Cách phòng tránh tái cận thị
Phòng tránh tái cận hiệu quả bắt đầu từ việc lựa chọn thời điểm phẫu thuật phù hợp khi độ cận đã ổn định ít nhất 6 tháng và độ tuổi lý tưởng từ 18-40 tuổi. Việc chọn phương pháp phẫu thuật cần dựa trên đánh giá chuyên sâu về đặc điểm mắt mỗi người, không nên theo đuổi công nghệ đắt tiền mà bỏ qua tư vấn chuyên môn.
Lựa chọn cơ sở y tế chuyên khoa mắt uy tín với đội ngũ bác sĩ có kinh nghiệm lâu năm là yếu tố then chốt. Hệ thống Bệnh viện Mắt Sài Gòn với hơn 21 năm kinh nghiệm và 700.000 lượt khúc xạ thành công là lựa chọn đáng tin cậy cho bệnh nhân.
Ngoài ra, việc tuân thủ các phương pháp chăm sóc mắt hậu phẫu cũng góp phần giảm thiểu tối đa nguy cơ tái cận. Bạn cần nhỏ thuốc đúng giờ, vệ sinh mắt sạch sẽ, tránh chà xát và bảo vệ mắt khỏi tác động bên ngoài. Duy trì thói quen bảo vệ mắt suốt đời như nghỉ ngơi đủ giấc, giữ khoảng cách an toàn khi sử dụng thiết bị điện tử, đeo kính bảo hộ khi cần để giảm thiểu tối đa nguy cơ tái cận.
Bổ sung đầy đủ những thực phẩm giàu vitamin A, C, E và omega-3 giúp nuôi dưỡng đôi mắt khỏe mạnh sau khi phẫu thuật. Bạn cần tuân thủ nghiêm túc lịch tái khám mà bác sĩ đã hẹn để kịp thời phát hiện những biểu hiện bất thường và có phương pháp xử lý phù hợp. Trong giai đoạn đầu sau mổ, bạn nên hạn chế những hoạt động có thể gây ảnh hưởng như chơi thể thao nặng hay ra vào môi trường nhiều bụi bẩn.

Cần đeo kính bảo hộ bảo vệ mắt 24/24 trong vòng 3 ngày đầu tiên sau khi phẫu thuật.
Cần làm gì sau khi tái cận thị?
Khi xuất hiện các dấu hiệu tái cận như nhìn xa bị mờ, khó nhìn rõ ban đêm, mỏi mắt thường xuyên hoặc phải nheo mắt để nhìn rõ, bệnh nhân cần đến khám ngay tại cơ sở y tế đã thực hiện phẫu thuật. Không nên tự ý sử dụng kính hoặc các biện pháp điều trị khác mà chưa được bác sĩ chỉ định.
Khi phát hiện có dấu hiệu tái cận, bác sĩ sẽ tiến hành quy trình thăm khám toàn diện để đánh giá tình trạng mắt trước khi đưa ra chỉ định điều trị. Quy trình này bao gồm: đo khúc xạ chi tiết để xác định mức độ tái cận, khám đáy mắt kiểm tra sức khỏe tổng thể của mắt, đánh giá độ dày giác mạc còn lại và tìm hiểu nguyên nhân dẫn đến tình trạng tái cận. Sau khi có đầy đủ kết quả thăm khám, bác sĩ sẽ tư vấn và lựa chọn phương pháp điều trị tối ưu nhất cho từng trường hợp tái cận.
Hệ thống Bệnh viện Mắt Sài Gòn cam kết chính sách đồng hành với quyền lợi điều trị laser bổ sung miễn phí đến 10 năm – tốt nhất thị trường, trong trường hợp tái cận, giúp bệnh nhân yên tâm về chi phí điều trị. Việc phát hiện và xử lý sớm tái cận sẽ mang lại hiệu quả điều trị tốt nhất và hạn chế các biến chứng có thể xảy ra.
Bệnh viện Mắt Sài Gòn điều trị laser bổ sung miễn phí trong trường hợp tái cận.
Có nên mổ mắt cận lần 2 không?
Phẫu thuật mắt cận lần 2 có thể thực hiện được khi đáp ứng các điều kiện về độ dày giác mạc còn lại đủ an toàn và thời gian từ lần mổ trước ít nhất 16 tháng. Khoảng thời gian này đảm bảo mắt đã ổn định hoàn toàn và có thể đánh giá chính xác mức độ tái cận.
Rủi ro của việc mổ mắt nhiều lần bao gồm tăng nguy cơ khô mắt, giảm độ nhạy cảm giác mạc và khả năng gây yếu cấu trúc giác mạc. Tỷ lệ thành công của phẫu thuật lần 2 thường thấp hơn lần đầu và đòi hỏi sự cân nhắc kỹ lưỡng.
Trong trường hợp không thể thực hiện phẫu thuật lần 2, các phương pháp thay thế như kính áp tròng đặc biệt, kính đeo hoặc phương pháp PHAKIC có thể được cân nhắc. Quyết định mổ lại cần dựa trên đánh giá toàn diện của bác sĩ chuyên khoa và mong muốn của bệnh nhân sau khi hiểu rõ các rủi ro tiềm ẩn.
Câu hỏi thường gặp về tái cận thị sau phẫu thuật
Tái cận sau phẫu thuật có nguy hiểm không?
Không, tái cận sau phẫu thuật thường không gây nguy hiểm nghiêm trọng cho sức khỏe mắt. Đây là hiện tượng có thể xảy ra tự nhiên với tỷ lệ 1-3% và có thể được điều trị hiệu quả bằng laser bổ sung hoặc các phương pháp phù hợp khác. Tuy nhiên, vẫn cần phát hiện sớm và điều trị kịp thời để đảm bảo chất lượng thị lực tốt nhất cho bệnh nhân.
Độ cận ban đầu cao có làm tăng nguy cơ tái cận không?
Có, theo bác sĩ CKII Trần Thị Hồng Tường, Phó Giám đốc, Kiêm Trưởng khoa Phẫu thuật Khúc xạ tại Mắt Sài Gòn, độ cận ban đầu cao sẽ làm tăng nguy cơ tái cận sau phẫu thuật. Những trường hợp độ cận cao có xu hướng tái cận cao hơn so với cận thị nhẹ. Điều này do mắt cận cao thường có những thay đổi cấu trúc sâu hơn và xu hướng tiếp tục phát triển ngay cả sau phẫu thuật. Việc lựa chọn phương pháp phẫu thuật phù hợp và theo dõi chặt chẽ sau mổ đặc biệt quan trọng đối với nhóm này.
Tái cận có gây đau mắt hoặc khó chịu không?
Không có tài liệu nào chỉ ra rằng tái cận gây đau mắt. Các triệu chứng chủ yếu liên quan đến thị lực như nhìn xa bị mờ, khó nhìn ban đêm, hoặc mỏi mắt khi tập trung nhìn lâu. Nếu xuất hiện đau mắt, đỏ mắt hoặc khó chịu bất thường, đây có thể là dấu hiệu của các vấn đề khác cần được khám và điều trị ngay lập tức.
Tầm nhìn mờ do tái cận có khác với mờ do khô mắt không?
Có, tầm nhìn mờ do tái cận và do khô mắt có đặc điểm khác biệt rõ rệt. Mờ mắt do tái cận thường xuất hiện khi nhìn xa, ổn định và không thay đổi theo thời gian trong ngày. Chỉ có thể cải thiện khi đeo kính gọng hoặc thực hiện các phẫu thuật khúc xạ. Trong khi đó, mờ mắt do khô mắt là do tình trạng mất cân bằng khả năng tiết và thoát nước mắt hoặc do nước mắt bốc hơi quá nhiều dẫn đến tổn thương bề mặt nhãn cầu. Tình trạng này có thể cải thiện tạm thời khi chớp mắt hoặc nhỏ nước mắt nhân tạo.
Tái cận sau phẫu thuật mắt là hiện tượng có thể xảy ra với tỷ lệ thấp 1-3%, chủ yếu do các yếu tố như phẫu thuật khi độ cận chưa ổn định, lựa chọn phương pháp không phù hợp, chăm sóc hậu phẫu không đúng cách và đặc điểm cấu tạo mắt cá nhân. Việc phòng tránh tái cận hiệu quả đòi hỏi sự lựa chọn thời điểm và phương pháp phẫu thuật phù hợp, tuân thủ nghiêm ngặt chăm sóc sau mổ và theo dõi định kỳ.
Hệ thống Bệnh viện Mắt Sài Gòn với hơn 21 năm kinh nghiệm, 700.000 lượt khúc xạ thành công và chính sách đồng hành miễn phí điều trị laser bổ sung, sẵn sàng đồng hành cùng bệnh nhân trong hành trình chăm sóc thị lực. Để được tư vấn chuyên sâu và lựa chọn phương pháp phẫu thuật phù hợp nhất, hãy liên hệ với Mắt Sài Gòn qua hotline 1900 555 553 hoặc đến trực tiếp các cơ sở trên toàn quốc.
Tài liệu tham khảo:
- Báo Sức khỏe & Đời sống. (2025, 19 tháng 7). Cách nào phòng ngừa khô mắt? Sức khỏe & Đời sống. https://suckhoedoisong.vn/cach-nao-phong-ngua-kho-mat-169250119193923242.htm
- Djodeyre, M. R., Beltran, J., Ortega-Usobiaga, J., Gonzalez-Lopez, F., Ruiz-Rizaldos, A. I., & Baviera, J. (2016). Long-term evaluation of eyes with central corneal thickness <400 μm following laser in situ keratomileusis. Clinical ophthalmology (Auckland, N.Z.), 10, 535–540. https://doi.org/10.2147/OPTH.S100690
- Gab-Alla, A. A. (2021). Is the axial length a risk factor for post-LASIK myopic regression?. Graefe’s Archive for Clinical and Experimental Ophthalmology, 259(3), 777-786.
- Jun, I., Kang, D. S. Y., Arba-Mosquera, S., Reinstein, D. Z., Archer, T. J., Jean, S. K., Kim, E. K., Seo, K. Y., Lee, H. K., & Kim, T. I. (2020). Comparison of clinical outcomes between vector planning and manifest refraction planning in SMILE for myopic astigmatism. Journal of cataract and refractive surgery, 46(8), 1149–1158. https://doi.org/10.1097/j.jcrs.0000000000000100
- Moshirfar, M., Basharat, N. F., Bundogji, N., Ungricht, E. L., Darquea, I. M., Conley, M. E., Ronquillo, Y. C., & Hoopes, P. C. (2022). Laser-Assisted In Situ Keratomileusis (LASIK) Enhancement for Residual Refractive Error after Primary LASIK. Journal of clinical medicine, 11(16), 4832. https://doi.org/10.3390/jcm11164832
- Morgan, IG, Ohno-Matsui, K, and Saw, S-M. Myopia. Lancet. (2012) 379:1739–48. doi: 10.1016/S0140-6736(12)60272-4
- Zhou, J., Gu, W., Gao, Y., Wang, W., & Zhang, F. (2022). Survival analysis of myopic regression after small incision lenticule extraction and femtosecond laser-assisted laser in situ keratomileusis for low to moderate myopia. Eye and Vision, 9(1), 28.




